Retinopatia Diabética: a principal causa de cegueira em idade ativa
A retinopatia diabética é uma doença ocular motivada por altos valores de açúcar no sangue e que se pode desenvolver tanto em pacientes com diabetes tipo 1 ou tipo 2. Outros fatores como a hipertensão arterial, colesterol, tabagismo ou hereditariedade então entre os principais fatores de risco.
Tratando-se de uma doença que evolui sem que a maioria dos doentes se aperceba, ela é muitas vezes diagnosticada em fases já avançadas não sendo possível recuperar a visão perdida. No entanto, quando os sintomas já são percebidos, estes podem incluir, visão turva, perda de visão periférica, sensação de pressão nos olhos, pontos negros flutuantes (as persistentes moscas ou teias de aranha), flashes de luzes e perda súbita de visão.
A retinopatia diabética pode ser dividida em vários graus ou fases de evolução consoante as lesões apresentadas na retina, podendo causar perda de visão severa ou conduzir à cegueira.
Esta doença é, habitualmente, provocada por alterações estruturais dos vasos sanguíneos da retina que provocam o rompimento dos mesmos, libertando sangue ou fluido sanguíneo para o espaço retiniano ou para o vítreo.
“Os vasos sanguíneos anormais (neo-formados), como são frágeis, rompem-se e libertam sangue na cavidade vítrea, obscurecendo ou tirando mesmo a visão”. Considerado o estado mais avançado da doença, é deste modo que surge a retinopatia proliferativa. Estima-se que em cerca de metade destes casos também ocorra edema macular. “O fluido sanguíneo pode exsudar para a região macular (parte da retina que corresponde à visão central), provocando edema e consequentemente perda de visão. Pode ocorrer em qualquer estado da retinopatia diabética, embora seja provável que ocorra em fases avançadas da doença”.
No caso da designada retinopatia diabética incipiente, como o nome indica, a doença encontra-se numa fase inicial e não acarreta alterações visuais. A perda de visão pode, no entanto, ocorrer com a evolução da doença, afetando ambos os olhos.
Sem cura, a prevenção é primordial
“Sendo a retinopatia diabética uma das possíveis complicações da diabetes, o melhor tratamento é a prevenção”. O controlo adequado dos níveis de açúcar no sangue permite retardar o aparecimento doença e a sua progressão.
Deste modo, os especialistas aconselham que os diabéticos realizem um exame de fundo ocular pelo menos uma vez por ano, tendo sempre presente que esta patologia se pode desenvolver sem qualquer manifestação clínica.
“O facto de não existirem sinais e sintomas leva, por vezes, muitos doentes que padecem de diabetes a não atribuir importância devida às complicações nos olhos”, daí que a detecção precoce e o tratamento adequado sejam tão importantes. Afinal, estima-se que o risco de cegueira associado possa ser reduzido em 95% se o tratamento “for conveniente e os cuidados de acompanhamento adequados”.
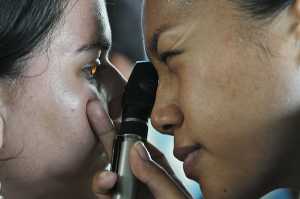
Quanto ao seu diagnóstico, ele é feito durante o exame oftalmológico que inclui o teste de acuidade visual, a fundoscopia, a tonometria ou a angiografia fluoresceínica.
A fundoscopia consiste num exame de fundo ocular, com dilatação, que permite ao especialista uma melhor observação do polo posterior e da periferia da retina. “Esta observação deve ser feita com lentes especiais de modo a examinar em detalhe a retina e o disco ótico”.
A tonometria é realizada com a utilização de um instrumento – o Tonómetro de Goldmann – que mede a pressão interior do olho. Neste caso são aplicadas gotas anestésicas na córnea de modo a possibilitar a realização do exame.
No caso da Angiografia fluoresceínica, que permite detetar sinais precoces da doença, é injetado num vaso do braço um corante especial que chegará à retina, permitindo a captação das imagens retinianas, de forma sequencial.
Tratamento depende da fase da doença
Numa situação de diagnóstico de retinopatia diabética em fase inicial, o tratamento poderá passar por manter os níveis de açúcar no sangue e as tensões arteriais controladas, para que a doença não evolua para uma situação mais grave.
No entanto, quando o diagnóstico se verifica numa fase mais avançada, a avaliação do oftalmologista poderá considerar tratamentos como a fotocoagulação que, com recurso a laser, vai impedir o aparecimento ou regredir os vasos anormais que se formam na retina; a injeção intravítrea em que compostos vão impedir o desenvolvimento de vasos anormais na retina; e a vitrectomia - uma intervenção cirúrgica para remover o sangue que pode sair dos vasos da retina para a parte central do olho. No entanto, o doente deve ter sempre presente que os tratamentos não permitem curar a doença mas apenas tentar retardar a sua evolução.
De acordo com a Sociedade Portuguesa de Oftalmologia, todos os anos cerca de três mil portugueses ficam cegos devido a esta doença.
