Artrite Reumatóide: diagnóstico precoce é essencial para prevenir lesão articular irreversível
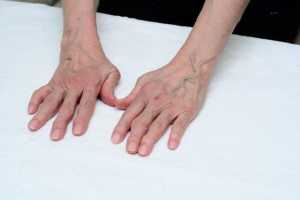
A AR é uma doença auto-imune de etiologia desconhecida, crónica, que se caracteriza pela inflamação das articulações e que pode conduzir à sua destruição. Existe também uma ampla variedade de alterações extra articulares. Afeta duas vezes mais mulheres do que os homens e sua incidência aumenta com a idade.
Em geral acomete grandes e pequenas articulações em associação com manifestações sistémicas como rigidez matinal, fadiga e perda de peso. Quando envolve outros órgãos, a morbidade e a gravidade da doença são maiores, podendo diminuir a expectativa de vida em cinco a dez anos.
O diagnóstico depende da associação de uma série de sintomas e sinais clínicos, achados laboratoriais e radiográficos. A presença de artrite (inflamação nas articulações) é uma característica fundamental da doença. A inflamação articular causa alterações características: edema, dor das articulações e, por vezes, rubor e calor. Causa também rigidez, uma sensação de prisão dos movimentos, especialmente no início da manhã ou depois de períodos de repouso. A orientação para diagnóstico é baseada nos critérios de classificação do Colégio Americano de Reumatologia.
O diagnóstico precoce e o início imediato do tratamento são fundamentais para o controle da atividade da doença e para prevenir incapacidade funcional e lesão articular irreversível.
Os objetivos principais do tratamento são: prevenir ou controlar a lesão articular, prevenir a perda de função e diminuir a dor, tentando maximizar a qualidade de vida destes pacientes.
Um estilo de vida saudável deve ser promovido nos doentes com Artrite Reumatóide. Os doentes fumadores devem deixar de fumar. Sabe-se que o tabagismo aumenta o risco de desenvolver AR com anticorpos anti-CCP positivos em indivíduos com susceptibilidade genética. Foi também observado em estudos científicos um risco aumentado de doença em ex-fumadores sem hábitos há mais de 10 anos. Não sendo o único factor relacionado com a doença, aumenta, porém, o seu risco e gravidade.
Neste contexto, não iniciar hábitos tabágicos poderá ser uma forma de diminuir o risco de doença, não prevenindo o seu aparecimento na totalidade. Em indivíduos com excesso de peso, é aconselhado a perda ponderal para prevenir o desgaste articular e outras doenças, como hipertensão e diabetes.
A prática de exercício físico deve ser recomendada, mas sempre orientada pela equipa médica. É aconselhada a realização de exercícios isotónicos e isométricos para fortalecimento muscular e manutenção da função articular, assim como exercícios aeróbicos para otimização do sistema cardiorrespiratório.
A abordagem medicamentosa da terapêutica começa pela educação do paciente e de seus familiares sobre sua doença, as possibilidades de tratamento, com seus riscos e benefícios.
O tratamento medicamentoso engloba o tratamento sintomático e o tratamento da evolução da doença em si. Os anti-inflamatórios e os analgésicos, bem como a cortisona são considerados medicamentos sintomáticos, embora haja estudos que indicam que a cortisona, em doses pequenas a médias evita ligeiramente a progressão das erosões ósseas causadas pelo processo inflamatório.
Os fármacos modificadores do curso natural da doença serão os clássicos, que englobam os imuno moduladores e os imunossupressores, e os bio tecnológicos, sendo que estes vieram alterar profundamente a progressão da doença no sentido favorável. Podem ser feitos em monoterapia ou em terapia combinada, conforme cada caso.
Em doentes aos quais se fazem diagnósticos tardios, e com a progressão da doença em doentes tratados de modo o não mais adequado, desenvolve-se a incapacidade para realização de suas actividades tanto de vida diária como profissional, com impacto económico significativo para o doente e para a sociedade.
Embora sendo uma doença crónica que não tem cura, se precocemente diagnosticada e eficazmente tratada, tem hoje um muito bom prognóstico vital e funcional.
